Emergência dermatológica, a síndrome de Stevens-Johnson (SSJ) caracteriza-se por reações mucocutâneas potencialmente fatais causadas por hipersensibilidade a fatores precipitantes diversos, como infecções por vírus, fungos, bactérias, afecções do tecido conjuntivo, tumores malignos, vacinas e diversos fármacos (medicamentos).

Breve histórico
Foi primeiramente descrita em 1922, por Stevens e Johnson. Estes médicos relataram casos de dois pacientes que apresentavam erupções cutâneas generalizadas, febre contínua, mucosa oral inflamada e conjuntivite purulenta severa, quadro denominado eritema multiforme (EM).
No ano de 1950, este quadro foi dividido em duas formas: eritema multiforme minor (Von Hebra) e eritema multiforme major (EMM), também chamado de síndrome de Stevens-Johnson.

Em 1993, Bastuji e Roujeau sugeriram que EM e SSJ eram enfermidades distintas e propuseram que o nome de eritema multiforme deveria ser restrito para pacientes que apresentem lesões em alvo ou pápulas edematosas, com ou sem lesões de mucosa; a denominação SSJ deveria ser utilizada como doença caracterizada por erosões na mucosa, bolhas pequenas e lesões eritematosas.
Epidemiologia
Esta síndrome acomete, aproximadamente, 2 a 3 indivíduos em cada 1 milhão na Europa e Estados Unidos. Não tem preferência por sexo, idade ou etnia. Os locais mais afetados são: mucosa oral, lábios e conjuntiva.
Sua etiologia ainda não foi elucidada; contudo, acredita-se que seja proveniente de uma desordem imunológica, com o envolvimento dos vasos superficiais, convertendo-se em um processo patológico.
Mais de 100 medicamentos
Foram descritos mais de 100 (cem) medicamentos que levam a esta síndrome. Dentre eles encontram-se as sulfonamidas, a associação trimetropima-sulfametoxazol, hidantoínas, carbamazepinas, fenilbutazona, piroxicam, entre outros.

Patogênese
A patogênese básica é uma reação de hipersensibilidade tardia a fármacos. Os três componentes do complemento e imunoglobulina (IgG) depositam-se na junção dermoepidérmica e em torno dos pequenos vasos da derme.
SSJ é uma doença causada por hipersensibilidade a imunocomplexos. Em metade dos casos nenhuma etiologia é encontrada. As drogas mais comuns são as sulfonamidas e penicilinas (26%) e o agente infeccioso mais relacionado é o herpes simples vírus (20%).
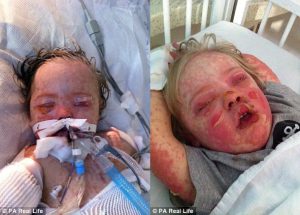
Eritema (manchas vermelhas na pele)
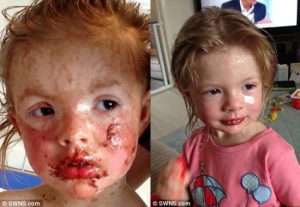
O eritema cutâneo pode começar como máculas (manchas) que se tornam pápulas, vesículas, bolhas, placas de urticária ou eritema confluente. O centro dessas lesões pode ser vesicular, purpúrico ou necrótico.
A lesão patognomônica (característica) tem a aparência em “alvo”. Pode evoluir, coalescer, aumentar de tamanho e número. O sinal de Nikolsky pode estar presente: desprendimento da pele com leve fricção, tornando-a desnuda e suscetível à infecção secundária.
Quadro clínico
As manifestações clínicas incluem febre, mal-estar e artralgia. As lesões cutâneas são extensas, acometendo diversas regiões do corpo, sendo mais facilmente observada na mucosa oral, na qual as erupções bolhosas aguda se rompem, levando à formação de pseudomembranas nos lábios edemaciados, causando, por conseguinte, incrustações e fissuras que sangram.

Vesículas intactas normalmente não são observadas, pois se rompem rapidamente.
Cuidados com os olhos

O envolvimento ocular está presente em 39% a 61% dos casos e caracteriza-se por uma conjuntivite purulenta em ambos os olhos, membranosa ou pseudomembranosa, com aderência das pálpebras inferiores e superiores, sendo habitualmente observados nos estágios crônicos da afecção: simbléfaro, oclusão adesiva da ponta lacrimal e opacidade da córnea. Esse quadro pode resultar em cegueira e perfuração do globo ocular.
Evolução
A síndrome pode progredir para um quadro de toxemia, com alterações do sistema gastrointestinal, sistema nervoso central, rins e coração.
Gravidade

O prognóstico é grave, especialmente em pacientes idosos e quando há a presença de infecção secundária. Pode evoluir para uma forma mais grave, conhecida como necrólise epidérmica tóxica (NET), onde há o desprendimento, em camadas, da camada superior da pele. O desprendimento epidérmico na SSJ fica abaixo de 10%; já na NET encontra-se acima 30%.
As cicatrizes consequentes do processo de necrose podem resultar em perda de funções orgânicas. Quando alcança os brônquios, pode causar insuficiência respiratória.

Diagnóstico
Não existe nenhum teste diagnóstico para apontar qual medicamento desencadeou a doença, sendo o diagnóstico, portanto, empírico. Os testes de provocação não são recomendados, uma vez que uma nova exposição ao agente pode resultar em um novo episódio da síndrome.

O hemograma pode mostrar leucocitose inespecífica; todavia, quando presente, pode apontar infecção bacteriana sobreposta. A cultura de sangue, urina e amostras das lesões são indicadas em casos de suspeita de infecção secundária. A biópsia de pele é o exame complementar definitivo.

Tratamento
O tratamento da SSJ é habitualmente de suporte e sintomático, devendo ser tomado os devidos cuidados com a pele e mucosa, similares aos de um paciente que sofreu queimaduras, além de uma avaliação oftalmológica diária e acompanhamento por longo período. O reconhecimento e retirada do fármaco é a principal ação terapêutica a ser realizada.
Não há nenhum teste de laboratório que estabeleça qual fármaco causou o eritema, sendo então o diagnóstico empírico. Os testes de provocação não são indicados considerando que a exposição ao agente pode desencadear novo episódio grave de SSJ.

Os níveis séricos do fator de necrose tumoral-alfa, receptor solúvel da Il-2, da Il-6, e da proteína C reativa estão tipicamente elevados nos pacientes com SSJ; no entanto, nenhum destes testes sorológicos é usado rotineiramente para diagnosticar SSJ.
As lesões de pele geralmente não deixam cicatrizes, mas lesões de mucosa podem ser uma complicação tardia, podendo causar sangramentos e estreitamentos dos locais afetados. Os pacientes devem evitar exposição futura ao agente implicado na ocorrência de SSJ.

http://www.infoescola.com/doencas/sindrome-de-stevens-johnson/
BULISANI, Ana Carolina Pedigoni et al. Síndrome de Stevens-Johnson e necrólise epidérmica tóxica em medicina intensiva. Rev. bras. ter. intensiva[online]. 2006, vol.18, n.3 [cited 2015-10-12], pp. 292-297 . Available from: <http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0103-507X2006000300012&lng=en&nrm=iso>. ISSN 1982-4335. http://dx.doi.org/10.1590/S0103-507X2006000300012.
