Infecções agudas das vias aéreas inferiores (IVAI) são caracterizadas por processos inflamatórios agudos, infecciosos ou não, acometendo alvéolos, bronquíolos, brônquios e espaço intersticial.
Essas doenças são responsáveis por altos índices de morbidade e mortalidade infantil em todo o mundo.
Dados da Organização Pan-americana da Saúde (OPAS) e da Organização Mundial da Saúde (OMS) referentes à prevalência e à incidência de infecções respiratórias agudas na América Latina revelam que elas são responsáveis por 40 a 60% de todos os atendimentos ambulatoriais em pediatria.
Segundo a OMS, cerca de 4 milhões de crianças menores de 5 anos morrem por IVAI anualmente.
Além disso, essas doenças geram elevados custos diretos e indiretos com assistência à saúde.
Dentre os vários agentes etiológicos causadores de IVAI, os vírus são responsáveis por bronquiolite e pneumonia, principalmente em crianças menores de 1 ano.
Principal responsável
O principal patógeno dessas doenças em crianças é o vírus respiratório sincicial humano (VRSH), que possui distribuição mundial.
Primariamente, a infecção por esse vírus ocorre em crianças menores de 2 anos, sendo que o pico de incidência é dos 2 aos 6 meses. Aos 2 anos, aproximadamente 95% das crianças já foram infectadas pelo VRSH.
A bronquiolite aguda (BA) é a síndrome do sistema ventilatório (SV) mais frequente e grave que acomete a criança jovem nos dois primeiros anos de vida (sendo encontrada em crianças até 2-3 anos de idade) e o pico de incidência ocorre abaixo dos 12 meses de idade.
Mais frequente no inverno
Tem um padrão epidêmico com prevalência no outono e inverno. Durante o período de inverno, é a causa mais comum de hospitalização de lactentes.
Inicia-se com os sintomas das infecções virais das vias aéreas superiores (febre e coriza), que progridem em quatro a seis dias, evoluindo para o acometimento das vias aéreas inferiores (tosse e chiado).
Em geral, é uma doença autolimitada, com uma taxa de mortalidade baixa (<1%), embora possa ser mais elevada (30%) em grupos de crianças de alto risco (prematuros, com displasia broncopulmonar, cardiopatia congênita e imunocomprometidos, desnutridos, entre outros), em que está associada a doença prolongada e maior risco de óbito.
Crianças com idade inferior a seis meses apresentam risco de doença grave decorrente da bronquiolite aguda.
Ocasiona a inflamação e a obstrução dos bronquíolos.

O agente etiológico mais frequente é o vírus sincicial respiratório, mas a BA também pode ser ocasionada pelo parainfluenza, adenovírus, influenza, Mycoplasma pneumoniae, rinovírus, Chlamydia pneumoniae, metapneumovírus humano e coronavírus.

Os vírus multiplicam-se nas células epiteliais ciliadas, e a inflamação e os debris celulares ocasionam obstrução da via aérea, hiperinsuflação, atelectasia localizada, chiado e alterações das trocas gasosas.

Tratamento
Não existem evidências definitivas em relação aos tratamentos utilizados para esta doença.
O tratamento pode incluir a utilização de oxigênio, hidratação, analgésicos/antitérmicos, beta-2 agonistas por via inalatória, fisioterapia respiratória, entre outros. Medidas profiláticas: administração de anticorpos monoclonais (palivizumab).
A maioria das crianças com BA, independentemente da gravidade da doença, recuperam-se sem sequelas.
O curso natural desta doença, habitualmente, varia entre sete a dez dias, mas algumas crianças permanecem doentes por semanas.
- Carvalho, Werther Brunow de, Johnston, Cíntia, & Fonseca, Marcelo Cunio. (2007). Bronquiolite aguda, uma revisão atualizada.Revista da Associação Médica Brasileira, 53(2), 182-188. https://dx.doi.org/10.1590/S0104-42302007000200027
- Salomão Junior, João B, Gardinassi, Luiz G. A, Simas, Paulo V. M, Bittar, Cintia O, Souza, Fátima P, Rahal, Paula, & Zanetta, Dirce M. T. (2011). Vírus respiratório sincicial humano em crianças hospitalizadas por infecções agudas das vias aéreas inferiores. Jornal de Pediatria, 87(3), 219-224. https://dx.doi.org/10.1590/S0021-75572011000300007

Solução salina hipertônica administrada via nebulização para bronquiolite aguda em crianças
A bronquiolite viral aguda é a infeção do trato respiratório inferior mais comum em crianças com até dois anos de idade. Atualmente, não há um tratamento efetivo para a doença e o tratamento padrão consiste em medidas de apoio.
A nebulização com solução salina hipertônica pode ser um tratamento benéfico para o manejo da bronquiolite aguda porque pode melhorar a higiene das vias aéreas.
Esta revisão foi realizada para avaliar os efeitos da solução salina hipertônica (com concentração ≥ 3%) administrada via nebulização em crianças com bronquiolite aguda, comparada a nebulização com soro fisiológico (na concentração de 0,9%).
Se ficar demonstrado que a solução salina hipertônica é terapêutica, ela pode se tornar uma opção de tratamento barata e efetiva para esses pacientes.
Foram incluídos 11 estudos randomizados envolvendo 1090 crianças com bronquiolite leve a moderada.
Dez dos 11 estudos foram considerados como estudos de alta qualidade com baixo risco de erro (isto é, viés) nas suas conclusões.
A metanálise sugere que a nebulização com solução salina hipertônica pode encurtar em 1,2 dias em média o tempo de internação de crianças com bronquiolite aguda não grave e melhorar o escore clínico de gravidade da doença tanto em pacientes hospitalizados como nos não hospitalizados.
Não foram observados efeitos significativos a curto prazo (dos 30 aos 120 minutos) com uso de até três doses de nebulização salina hipertônica em pacientes em unidades de emergência.
Entretanto, mais estudos são necessários para responder esta questão. Não foram observados efeitos adversos significantes com o uso da nebulização salina hipertônica quando administrada juntamente com broncodilatadores.
Dados os benefícios clinicamente relevantes e a sua segurança, a nebulização com solução salina hipertônica usada juntamente com broncodilatadores deve ser considerada um tratamento efetivo e seguro para crianças com bronquiolite viral aguda leve ou moderada.
Conclusões dos autores:
As evidências atuais sugerem que a nebulização com solução salina a 3% pode reduzir significativamente o tempo de internação em crianças hospitalizadas por bronquiolite viral aguda não grave e melhorar os escores de gravidade clínica tanto em pacientes ambulatoriais quanto hospitalizados.
Resumo na íntegra:
Introdução:
O edema de vias aéreas e tampões de muco são os principais achados patológicos em crianças com bronquiolite viral aguda. A nebulização com solução salina hipertônica pode reduzir essas alterações patológicas e diminuir a obstrução das vias aéreas.
Objetivos:
Avaliar os efeitos da nebulização com solução salina hipertônica (≥ 3%) em crianças com bronquiolite viral aguda.
Estratégia de busca:
A busca foi realizada na CENTRAL 2013, issue 4, OLDMEDLINE (1951 a 1965), MEDLINE (1966 até a quarta semana de abril, 2013), EMBASE (1974 a maio 2013), LILACS (1985 a maio 2013) e Web of Science (1955 a maio 2013).
Critérios de seleção:
Foram incluídos ensaios clínicos randomizados controlados (ECR) e <i>quasi</i>-randomizados usando nebulização com solução salina hipertônica sozinha ou em conjunto com broncodilatador como intervenção ativa e nebulização com solução salina a 0,9% como controle de comparação em crianças de até 24 meses de idade com bronquiolite aguda.
Coleta dos dados e análises:
Dois revisores realizaram, independentemente, a seleção dos estudos, extração de dados e a avaliação do risco de viés nos estudos incluídos. Foram realizadas metanálises usando o pacote estatístico RevMan 5.2 da Cochrane. Foi usado um modelo de efeito randômico para as metanálises. Foi empregada a diferença de média e risco relativo (RR) como medida do tamanho do efeito.
Principais resultados:
Foram incluídos 11 estudos envolvendo 1090 crianças com bronquiolite viral aguda leve a moderada (500 crianças internadas, cinco estudos; 65 pacientes ambulatoriais, um estudo; e 525 crianças em unidades de emergência, 4 estudos). Dez dos onze estudos incluídos eram de alta qualidade e baixo risco de viés. Um total de 560 pacientes recebeu solução salina hipertônica a 3% e 57 receberam solução salina a 5%. Os pacientes tratados com nebulização com a solução salina a 3% tiveram significativamente menor tempo médio de internação do que aqueles tratados com nebulização salina a 0,9% (DM 1,15 dias, IC 95% -1,49 a -0,82, P < 0,00001). Nos três primeiros dias de tratamento, o grupo que recebeu solução salina hipertônica também teve escore clínico pós-inalação significativamente menor que o grupo que recebeu nebulização salina a 0,9% (dia 1: DM -0,88, IC 95% -1,36 a -0,39, P = 0,0004; dia 2: DM -1,32, IC95% -2,00 a -0,64, P = 0,001; dia 3: DM -1,51, IC95% -1,88 a -1,14, P < 0,00001). A melhora nos escores clínicos foi observada tanto em pacientes internados quanto em pacientes ambulatoriais. Quatro estudos que avaliaram pacientes em unidades de emergência não encontraram efeitos significantes na melhora dos escores clínicos e na saturação de oxigênio a curto prazo (30 a 120 minutos) com o uso de até três doses de nebulização salina a 3%. Nenhum efeito adverso significante relacionado à inalação de solução salina hipertônica foi relatado.
Notas de tradução:
Tradução do Centro Cochrane do Brasil (Gabriela Souto Nogueira)
http://www.cochrane.org/pt/CD006458/solucao-salina-hipertonica-administrada-via-nebulizacao-para-bronquiolite-aguda-em-criancas
Hypertonic saline (HS) for acute bronchiolitis: Systematic review and meta-analysis.
Maguire C; Cantrill H; Hind D; Bradburn M; Everard ML.
BMC Pulm Med; 15: 148, 2015.
Artigo em Inglês | MEDLINE | ID: mdl-26597174
Resumo
BACKGROUND: Acute bronchiolitis is the commonest cause of hospitalisation in infancy. Currently management consists of supportive care and oxygen. A Cochrane review concluded that, “nebulised 3 % saline may significantly reduce the length of hospital stay”. We conducted a systematic review of controlled trials of nebulised hypertonic saline (HS) for infants hospitalised with primary acute bronchiolitis. METHODS: Searches to January 2015 involved: Cochrane Central Register of Controlled Trials; Ovid MEDLINE; Embase; Google Scholar; Web of Science; and, a variety of trials registers. We hand searched Chest, Paediatrics and Journal of Paediatrics on 14 January 2015. Reference lists of eligible trial publications were checked. Randomised or quasi-randomised trials which compared HS versus either normal saline (+/- adjunct treatment) or no treatment were included. Eligible studies involved children less than 2 years old hospitalised due to the first episode of acute bronchiolitis. Two reviewers extracted data to calculate mean differences (MD) and 95 % Confidence Intervals (CIs) for length of hospital stay (LoS-primary outcome), Clinical Severity Score (CSS) and Serious Adverse Events (SAEs). Meta-analysis was undertaken using a fixed effect model, supplemented with additional sensitivity analyses. We investigated statistical heterogeneity using I(2). Risk of bias, within and between studies, was assessed using the Cochrane tool, an outcome reporting bias checklist and a funnel plot. RESULTS: Fifteen trials were included in the systematic review (n = 1922), HS reduced mean LoS by 0.36, (95 % CI 0.50 to 0.22) days, but with considerable heterogeneity (I(2) = 78 %) and sensitivity to alternative analysis methods. A reduction in CSS was observed where assessed [n = 516; MD -1.36, CI -1.52, -1.20]. One trial reported one possible intervention related SAE, no other studies described intervention related SAEs. CONCLUSIONS: There is disparity between the overall combined effect on LoS as compared with the negative results from the largest and most precise trials. Together with high levels of heterogeneity, this means that neither individual trials nor pooled estimates provide a firm evidence-base for routine use of HS in inpatient acute bronchiolitis.
RESULTADOS: Quinze ensaios foram incluídos na revisão sistemática (n=1922), a solução hipertônica obteve redução média LoS por 0,36, (IC 95% 0,50 a 0,22) dias , mas com uma considerável heterogeneidade (I (2) = 78%) e sensibilidade à alternativa métodos de análise. Observou-se uma redução no CSSs. CONCLUSÕES: Há disparidade entre o efeito combinado global em comparação com os resultados negativos dos ensaios maiores e mais precisos.
Using hypertonic saline to manage bronchiolitis in infants.
Canty WB; Colomb-Lippa D.
JAAPA; 27(7): 45-9, 2014 Jul.
Artigo em Inglês | MEDLINE | ID: mdl-24979497
Resumo
Bronchiolitis is the most common lower respiratory tract infection in young children and the leading cause of infant hospitalizations. Treatment is centered on supportive measures. Recent studies suggest hypertonic saline is an effective treatment option in admitted infants, demonstrating promising reductions in length of stay and clinical severity scores.
A bronquiolite é a infecção mais comum do trato respiratório inferior em crianças pequenas e a principal causa de hospitalizações infantis. O tratamento é centrado em medidas de suporte. Estudos recentes sugerem que a solução salina hipertônica é uma opção de tratamento eficaz em crianças internadas, demonstrando reduções promissoras na duração da estadia e nos escores de gravidade clínica.

Nebulized hypertonic saline/salbutamol solution treatment in hospitalized children with mild to moderate bronchiolitis.
Luo Z; Liu E; Luo J; Li S; Zeng F; Yang X; Fu Z.
Pediatr Int; 52(2): 199-202, 2010 Apr.
Artigo em Inglês | MEDLINE | ID: mdl-19674354
Resumo
BACKGROUND: The objective of this study was to determine the efficacy and safety of nebulized 3% hypertonic saline solution and salbutamol in the treatment of mild to moderate bronchiolitis. METHODS: In a randomized controlled trial, 93 infants with mild to moderate bronchiolitis were divided into two groups. The infants received inhalation of 2.5 mg (0.5 mL) salbutamol dissolved in either 4.0 mL normal (0.9%) saline (control group, n= 43) or 4.0 mL hypertonic (3%) saline (treatment group, n= 50). The therapy was repeated three times daily until discharge. Cough, wheezing, pulmonary physical signs, and the length of hospital stay were recorded. RESULTS: Wheezing remission time was 3.8 + or – 1.1 days in the control group and 2.7 + or – 0.9 days in the treatment group (P < 0.01). Cough remission time was 6.3 + or – 0.9 days in the control group and 5.3 + or – 0.8 days in the treatment group (P < 0.01). The moist crackles disappeared at 5.4 + or – 0.8 days in the treatment group versus 6.2 + or – 0.9 days in the control group (P < 0.01). Furthermore, the average length of hospital stay decreased from 7.4 + or – 1.5 days in the control group to 6.0 + or – 1.2 days in the treatment group (P < 0.01). No obvious adverse effects were observed. CONCLUSIONS: Inhalation of nebulized 3% hypertonic saline solution and salbutamol is a safe and effective therapy for patients with mild to moderate bronchiolitis.
Pediatrics
December 2015, VOLUME 136 / ISSUE 6
3% Hypertonic Saline Versus Normal Saline in Inpatient Bronchiolitis: A Randomized Controlled Trial
Alyssa H. Silver, Nora Esteban-Cruciani, Gabriella Azzarone, Lindsey C. Douglas, Diana S. Lee, Sheila Liewehr,Joanne M. Nazif, Ilir Agalliu, Susan Villegas, Hai Jung H. Rhim, Michael L. Rinke, Katherine O’Connor
Abstract
BACKGROUND AND OBJECTIVES: Bronchiolitis, the most common reason for hospitalization in children younger than 1 year in the United States, has no proven therapies effective beyond supportive care. We aimed to investigate the effect of nebulized 3% hypertonic saline (HS) compared with nebulized normal saline (NS) on length of stay (LOS) in infants hospitalized with bronchiolitis.
METHODS: We conducted a prospective, randomized, double-blind, controlled trial in an urban tertiary care children’s hospital in 227 infants younger than 12 months old admitted with a diagnosis of bronchiolitis (190 completed the study); 113 infants were randomized to HS (93 completed the study), and 114 to NS (97 completed the study). Subjects received 4 mL nebulized 3% HS or 4 mL 0.9% NS every 4 hours from enrollment until hospital discharge. The primary outcome was median LOS. Secondary outcomes were total adverse events, subdivided as clinical worsening and readmissions.
RESULTS: Patient characteristics were similar in groups. In intention-to-treat analysis, median LOS (interquartile range) of HS and NS groups was 2.1 (1.2–4.6) vs 2.1 days (1.2–3.8), respectively, P = .73. We confirmed findings with per-protocol analysis, HS and NS groups with 2.0 (1.3–3.3) and 2.0 days (1.2–3.0), respectively, P = .96. Seven-day readmission rate for HS and NS groups were 4.3% and 3.1%, respectively, P = .77. Clinical worsening events were similar between groups (9% vs 8%, P = .97).
CONCLUSIONS: Among infants admitted to the hospital with bronchiolitis, treatment with nebulized 3% HS compared with NS had no difference in LOS or 7-day readmission rates.
- Accepted September 17, 2015.
- Copyright © 2015 by the American Academy of Pediatrics
http://pediatrics.aappublications.org/content/136/6/1036?sso=1&sso_redirect_count=1&nfstatus=401&nftoken=00000000-0000-0000-0000-000000000000&nfstatusdescription=ERROR%3a+No+local+token
Zhang L, et al. Nebulized hypertonic saline for acute bronchiolitis in infants. Cochrane Database of Syst Rev. 2013;(7):CD006458.
The efficacy of nebulized salbutamol, hypertonic saline and salbutamol/hypertonic saline combination in moderate bronchiolitis.
Ipek IO; Yalcin EU; Sezer RG; Bozaykut A.
Pulm Pharmacol Ther; 24(6): 633-7, 2011 Dec.
Artigo em Inglês | MEDLINE | ID: mdl-21978929
Resumo
BACKGROUND: The mainstay of treatment in bronchiolitis includes oxygenation, aspiration of secretions from the respiratory tract and maintenance of hydration. The first choice medical agent in clinical practice is nebulized bronchodilators, although their place in treatment is controversial. OBJECTIVES: We investigated the therapeutic benefit of nebulized hypertonic (3%) saline (HS), by comparing four different nebulized regimens in the treatment of bronchiolitis in the emergency department. METHODS: A total of 120 infants were included in this randomized, double-blind, prospective study. Infants were grouped according to the nebulized treatment they received: group 1 – salbutamol + normal saline (NS), group 2 – salbutamol + HS, group 3 – HS, group 4 – NS. Heart beat, Clinical Bronchiolitis Severity Score (CBSS) and oxygen saturation of the patients were determined before and after the nebulizations and at 48-72 h after admission by the designated study physician. RESULTS: Post-treatment mean CBSS were significantly lower than pre-treatment scores in all groups (p = 0.0001) with no significant difference within groups. Improvement percentages for CBSSs were significantly higher in infants without a history of atopy treated with HS and NS (p = 0.023, p = 0.0001, respectively). CONCLUSIONS: The CBSSs of all the infants improved after three doses of nebulized therapy regardless of the treatment regimens. The combination of salbutamol with hypertonic saline did not lead to an additive effect in the improvement of CBSSs compared to the standard salbutamol + NS combination. Atopic children benefited from salbutamol/NS combination whereas non-atopic children improved with HS and NS nebulizations based on improvement percentages of CBSS.












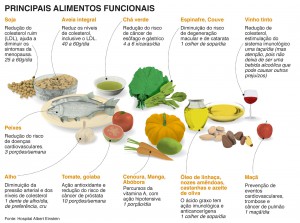




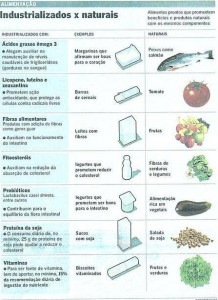































 “Nunca se deve descongelar qualquer pescado em temperatura ambiente, porque não é uniforme e pode gerar perda de qualidade, umidade e permitir o crescimento de micróbios”, diz William Latorre, diretor da Divisão de Alimentos da Vigilância Sanitária Estadual.
“Nunca se deve descongelar qualquer pescado em temperatura ambiente, porque não é uniforme e pode gerar perda de qualidade, umidade e permitir o crescimento de micróbios”, diz William Latorre, diretor da Divisão de Alimentos da Vigilância Sanitária Estadual.












 Nome científico: Zantedeschia aethiopica Spreng.
Nome científico: Zantedeschia aethiopica Spreng.









































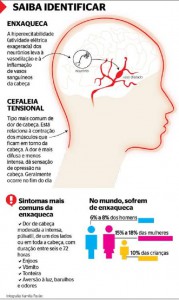
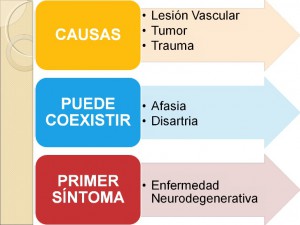
 Exames complementares como tomografias e ressonâncias são necessários apenas numa minoria de casos.
Exames complementares como tomografias e ressonâncias são necessários apenas numa minoria de casos.